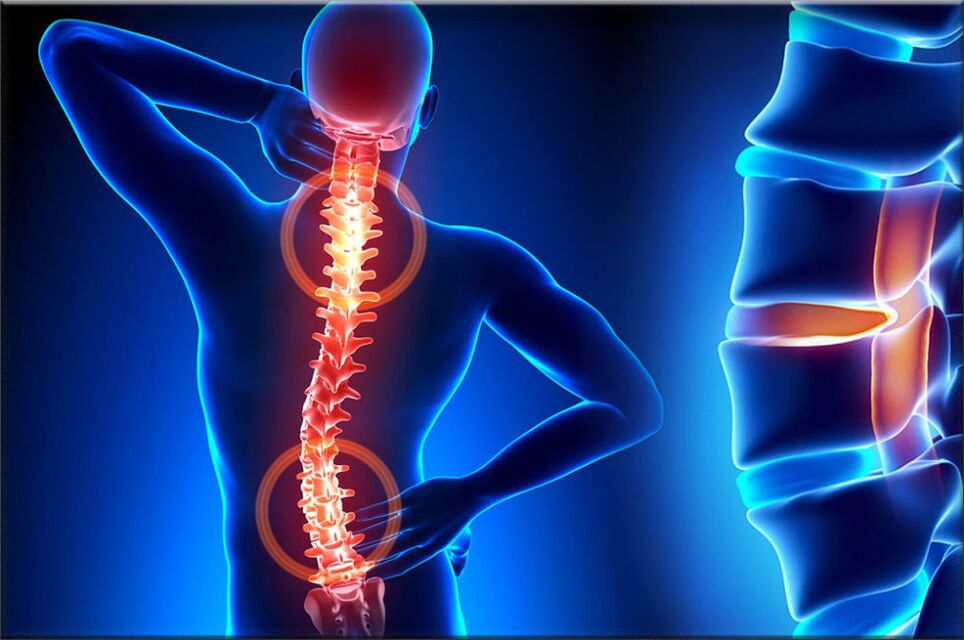
L'ostéochondrose est l'une des maladies les plus courantes du système musculo-squelettique, se manifestant à la suite d'un complexe de certains changements dystrophiques dans le cartilage de la vertèbre, au cours de ce processus pathologique, les disques de la colonne vertébrale sont souvent affectés. Les structures, qui sont les disques de cartilage intervertébral, offrent de la flexibilité et permettent également à la colonne vertébrale humaine de bouger, c'est-à-dire qu'elles fournissent un mouvement.
Avec l'ostéochondrose, un certain nombre de processus se produisent qui provoquent une dégénérescence des disques vertébraux, à la suite de quoi ils commencent à perdre de l'élasticité et à réduire le degré de flexibilité, et à ce moment le disque lui-même devient assez plat. La distance entre les deux disques diminue, tout en comprimant les terminaisons nerveuses et les vaisseaux sanguins et en provoquant une douleur intense. Le site de compression du nœud nerveux commence à gonfler, entraînant une douleur accrue et une atteinte encore plus grande.
Au cours du développement de l'ostéochondrose, les structures musculaires et la plupart des organes du corps sont souvent impliqués dans ce processus pathologique. Cela est dû au fait que lors de la violation maximale du faisceau neurovasculaire, la circulation sanguine et la motilité des muscles et des organes sont perturbées. Par exemple, l'ostéochondrose la plus courante est l'ostéochondrose cervicale, qui s'accompagne de douleurs à l'arrière de la tête, de nausées, d'étourdissements, de déficience visuelle et souvent d'acouphènes. Cette maladie est devenue assez «jeune»: il y a un siècle, l'ostéochondrose était une maladie des personnes d'âge gérontologique, et aujourd'hui les jeunes y sont également sensibles.

Les personnes les plus vulnérables sont celles dont le métabolisme et les niveaux hormonaux dans le corps sont gravement altérés, ainsi que les personnes souffrant de troubles vaso-veineux. Cela est dû au fait que ces maladies entraînent une perturbation de l'oxygénation du disque. Si des mesures qualifiées et opportunes ne sont pas prises pour guérir, les bords du disque intervertébral affecté, qui est compacté, feront saillie anatomiquement au-delà des limites de la colonne vertébrale, détruisant ainsi les faisceaux neurovasculaires.
Pour cette raison, le patient risque d'avoir une hernie discale. La cause principale et significative de l'ostéochondrose est la répartition inégale de la charge sur la colonne vertébrale, ce qui conduit au fait que la structure cartilagineuse change aux points de pression excessive. La nature de cette maladie dépend du stade et du niveau d'endommagement des disques affectés. Les disques intervertébraux changent avec l'âge, comme nos cheveux. Des blessures graves ou des fractures de la colonne vertébrale peuvent affecter sa fonction. Les vêtements décontractés et certains types de vibrations peuvent également accélérer le taux de dégénérescence vertébrale. De plus, les preuves suggèrent que le tabagisme augmente le taux de dégénérescence vertébrale. Les scientifiques ont également trouvé un lien entre les membres de la famille, mettant en évidence le rôle de la génétique dans la rapidité avec laquelle les changements se produisent.
La maladie peut également être déclenchée par divers facteurs:
- blessures, ecchymoses;
- dystrophie des muscles rachidiens;
- courbure et courbure de la colonne vertébrale;
- soulever des poids;
- séjour prolongé dans une position;
- Maladie métabolique;
- manque d'oligo-éléments et de vitamines: manganèse, magnésium, zinc et vitamines D et F;
- prédisposition héréditaire;
- surcharge physique;
- mode de vie sédentaire;
- fond de rayonnement;
- gelé;
- les dystrophies congénitales;
- travail asymétrique des muscles de la colonne vertébrale;
- stress, dépression.
Ces causes de l'ostéochondrose ne sont que les hypothèses des scientifiques, des facteurs directs qui causent la maladie, la science n'a pas encore découvert et nous ne parlons que de facteurs de risque.
Première périodedéveloppement: caractérisé par le déploiement précoce du nucleus pulposus intradiscal (nucleus pulposus du disque intervertébral excentrique, situé à côté de la partie dorsale de la vertèbre).
Seconde périodecaractérisé par l'apparition d'instabilité du segment rachidien. Les substrats pathologiques sont représentés par le noyau fibreux du disque affecté avec des processus dégénératifs de décollement et de fragmentation du ligament longitudinal postérieur, des mouvements pathologiques se développent entre les vertèbres.
Troisième périodele développement de la maladie - lésion totale du disque intervertébral, avec l'apparition d'une "hernie discale" - luxation et sortie de fragments du nucleus pulposus hors de l'espace intervertébral.
Si la maladie a atteint le troisième stade, le processus de destruction est déjà irréversible et peut conduire à un handicap profond.
Types d'ostéochondrose
L'évolution de l'ostéochondrose est lente, avec des exacerbations causées par des lésions de la colonne vertébrale, l'exercice, la mise en charge, etc. La clinique dépend de l'emplacement de la blessure.
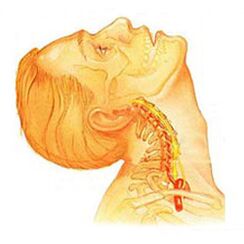
Ostéochondrose de la colonne cervicale.il présente des symptômes locaux et éloignés de formes avancées, avec une forte dominance des racines, c'est-à-dire qu'il contribue au développement de graves douleurs radiculaires. Les symptômes de l'ostéochondrose de la colonne cervicale s'accompagnent de divers degrés de dysfonctionnement, qui se manifestent parfois par une limitation soudaine de la mobilité de la colonne cervicale et des blocages fonctionnels. Les maux de tête peuvent être à la fois tirants et paroxystiques par irradiation dans la région interscapulaire ou dans la région de l'épaule. Dans la période aiguë, les patients reçoivent un diagnostic de crises de cervicalgie, qui entravent et restreignent les mouvements de la tête et du cou. En plus d'un inconfort sévère, le syndrome douloureux peut être accompagné de vertiges, d'insomnie, de douleur, de perte d'appétit, de dépression, de maladies des yeux et du pharynx.
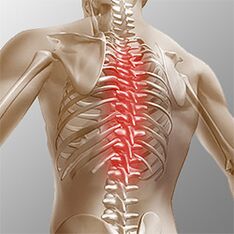
Ostéochondrose thoracique. . . Les manifestations cliniques sont dues à des lésions locales et à des processus de destruction de la structure de la racine nerveuse. L'ostéochondrose thoracique a un syndrome douloureux prononcé, qui peut avoir une nature chronique ou aiguë de maux de dos avec une gêne thoracique et une contracture musculaire limitée, jusqu'à une atrophie musculaire verbale droite. La douleur thoracique peut se manifester sous forme diffuse, intercostale et névralgique. La palpation améliore la rotation axiale du corps vertébral. Les troubles correspondent au niveau d'irritation de la racine de Thl1 à Thl2 et peuvent se manifester par une angine de poitrine, se traduisant par des dysfonctionnements du foie et du tractus gastro-intestinal. Des troubles du système génito-urinaire et de la région génitale sont souvent présents. Les patients notent que les troubles sensoriels tels que la paresthésie, la sensibilité superficielle et profonde est considérablement réduite.
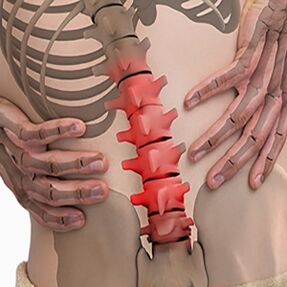
Ostéochondrose lombaire. . . Elle se caractérise par des réflexes abdominaux et un dysfonctionnement des membres inférieurs. Au cours du développement de troubles neurologiques, une faiblesse musculaire des jambes et des dysfonctionnements des organes pelviens peuvent survenir. L'ostéochondrose est caractérisée par l'évaluation des dommages dans le processus d'assise. Plus le stade de développement de la lésion des vertèbres lombaires est avancé, plus la période pendant laquelle le patient peut s'asseoir est courte. Les formes lombaires sont caractérisées par des maux de dos chroniques et aigus, des spasmes des muscles paravertébraux et un syndrome myofascial secondaire. La douleur irradie vers les fesses et l'ilium postérieur.
En fonction de la localisation du processus pathologique de l'ostéochondrose, la maladie peut conduire le patient à une violation de la sensibilité de surface (tactile, thermique). Les modifications des réflexes (par exemple, le réflexe d'Achille est absent), la fonte musculaire, les altérations du tonus musculaire, les troubles autonomes (pâleur, rougeur de la peau, modifications trophiques des ongles, hypothermie cutanée des extrémités distales), sphincter sont également caractéristiques. dysfonctionnements et dysfonctionnements sexuels.
Image clinique
DiagnostiqueCela commence par un historique médical complet et un examen physique. Le médecin pose des questions sur les symptômes, comment la maladie interfère avec les activités quotidiennes du patient. De plus, le spécialiste s'intéresse à l'identification des positions et des activités qui accentuent ou réduisent le niveau de douleur.
Le médecin examine ensuite le patient, vérifie la position et l'amplitude des mouvements de la colonne vertébrale, déterminant ainsi les mouvements à l'origine de la douleur. La sensibilité cutanée, la force musculaire et les réflexes sont évalués de la même manière. Sur la base des antécédents médicaux et de l'examen physique, le médecin détermine quelles techniques aideront.
La radiographie aide rarement au diagnostic, pas plus de 30% des images radiographiques montrent des anomalies aux premiers stades du développement de la maladie.
Cependant, si les symptômes sont sévères et que la maladie en est déjà à son deuxième ou troisième stade, des défauts dans un ou plusieurs disques intervertébraux peuvent être vus sur l'image. Ils peuvent être pénétrés par les ostéophytes entre les vertèbres et les articulations.
Si des informations supplémentaires sont nécessaires, une imagerie par résonance magnétique est prescrite. L'IRM est utilisée pour visualiser les tissus mous du corps. Ceci est utile si le noyau du tissu absorbe de l'eau ou s'il y a des fissures dans le disque. Une IRM peut montrer des problèmes dans d'autres tissus mous, tels que les nerfs spinaux.
La discographie peut aider au diagnostic. Ce test est réalisé à l'aide d'un agent de contraste, qui est injecté respectivement dans un ou plusieurs disques. L'affichage radiographique postérieur fournit des informations utiles sur l'état des disques.
Traitement de l'ostéochondrose, selon les variétés.
Traitement non chirurgical de l'ostéochondrose.
Dans la mesure du possible, les médecins préfèrent un traitement non chirurgical. La chose la plus importante dans le traitement non chirurgical est de soulager la douleur et les autres inconforts afin que le patient puisse retrouver un niveau de vie confortable autant que possible.
Les médecins prescrivent rarement l'alitement aux patients souffrant d'ostéochondrose. Les patients sont encouragés à vivre avec une mobilité naturelle lorsque la douleur n'est pas un problème. Si les symptômes sont sévères, plusieurs jours d'alitement peuvent être prescrits.
Lorsque la colonne vertébrale est déplacée, une ceinture élastique est parfois prescrite, qui n'est pas portée plus de 2 à 4 jours pour éviter l'atrophie des muscles du dos.
Les séances d'ostéopathie procurent un grand soulagement de l'ostéochondrose.Médecin ostéopathenon seulement diagnostique une zone à problèmes, mais soulage également la douleur en 1 à 2 doses, soulage l'état général du corps et «resserre» les organes viscéraux.
Les patients peuvent se voir prescrire des médicaments pour contrôler les symptômes et reprendre leurs activités normales pendant une longue période. Si les symptômes continuent de restreindre les activités du patient, un médecin conventionnel peut suggérer une injection épidurale de stéroïdes.
Les stéroïdes sont de puissants anti-inflammatoires qui aident à soulager la douleur et l'inflammation. Des injections anti-inflammatoires non stéroïdiennes sont injectées dans l'espace autour des racines spinales de la colonne vertébrale. Ce site s'appelle l'espace péridural. Certains médecins injectent le stéroïde seul. Cependant, la plupart du temps, il est associé à d'autres médicaments. Fondamentalement, les stéroïdes ne sont prescrits que lorsque d'autres médicaments sont inefficaces, mais l'ostéopathie aide presque toujours.
De plus, les patients travaillent souvent avec des physiothérapeutes. Après avoir évalué l'état du patient, le thérapeute prescrit des exercices pour réduire les symptômes. Le programme d'exercices vise à améliorer la flexibilité et est utile pour entraîner les muscles abdominaux et du dos pour permettre des mouvements avec le moins de douleur.
Chirurgie
Les personnes ayant des problèmes d'ostéochondrose n'ont généralement pas besoin de traitement chirurgical. En fait, seuls 1 à 3% sont utilisables. Les chirurgiens prescrivent un traitement non chirurgical, à savoir l'ostéopathie cranio-sacrée, comme thérapie de rééducation, pendant au moins 3 mois avant d'envisager une intervention chirurgicale. Si après 3 mois de traitement non chirurgical il n'y a pas de résultats, alors seulement il y a des raisons qui indiquent une intervention chirurgicale.
Procédures chirurgicales de base
Discectomie
La procédure vise à l'ablation partielle ou complète du disque dans la région lombaire. Les chirurgiens pratiquent généralement l'opération par une incision dans le bas du dos. Avant de retirer une hernie discale, vous devez retirer certaines des plaques.
Aujourd'hui, la chirurgie maîtrise les techniques mini-invasives qui ne nécessitent qu'une petite incision dans la région lombaire. Les partisans de cette méthode affirment qu'elle est sûre. Ils croient également que la procédure empêche les cicatrices autour des nerfs et des articulations et aide les patients à récupérer plus rapidement.
Rejoindre
C'est une intervention qui réunit deux ou plusieurs os en un seul, évitant l'usure des extrémités des os et des articulations.
Réhabilitation
Le médecin peut recommander au patient de consulter un physiothérapeute plusieurs fois par semaine pendant 4 à 6 semaines. Dans certains cas, les patients ont besoin d'une aide supplémentaire.
La première année de traitement est nécessaire pour contrôler les symptômes. Le thérapeute travaillera avec vous pour trouver des positions et des mouvements qui soulagent la douleur. La chaleur, le froid, les ultrasons et la stimulation électrique peuvent être prescrits pour soulager la douleur et les spasmes musculaires. Des massages ou des formes spécialisées de mobilisation des tissus mous peuvent également être utilisés. Ces procédures aident le patient à se déplacer facilement.
Généralement, l'ajustement du traitement aide à restaurer la sensibilité des nerfs et des muscles spinaux, à réduire la douleur et à améliorer la mobilité.
L'objectif principal de la thérapie est d'enseigner au patient comment manipuler pour éviter de futurs problèmes. Le patient recevra une série d'exercices pour améliorer sa flexibilité. Le patient recevra également une stratégie pour aider avec les symptômes récurrents.
Chaque personne doit étudier et considérer tous les types d'ostéochondrose afin de prévenir le développement de cette maladie chez lui et ses proches. Après tout, le traitement des vertèbres détruites est impossible, la thérapie vise à soulager les symptômes de la douleur et à obtenir une rémission à long terme. Vous devez également vous rappeler une règle simple mais efficace:Le meilleur remède est la prévention. . .
Prévention de l'ostéochondrose.
La prévention est assez simple - c'est une alimentation saine, une activité musculaire régulière, un échauffement quotidien le matin, un mode de vie sain et actif et une visite mensuelle.séances d'ostéopathiepour la correction et l'élimination des tensions musculo-squelettiques. Suivre ces règles suffit pour ne jamais faire face au problème susmentionné et éviter des symptômes terribles et des traitements à vie.






























